Имплантация зубов сегодня — одна из самых предсказуемых и успешных процедур в стоматологии. Статистика показывает, что при правильном планировании и качественном исполнении имплантаты приживаются в 97-98% случаев. Однако, как и любое хирургическое вмешательство, имплантация не дает стопроцентной гарантии и может сопровождаться осложнениями.
Важно понимать: осложнения — это не всегда ошибка врача. Они могут быть связаны с особенностями организма пациента, скрытыми заболеваниями, несоблюдением рекомендаций или просто стечением обстоятельств. Главное — вовремя распознать проблему и принять правильные меры.
В этой статье мы подробно разберем классификацию осложнений при имплантации, их причины и алгоритмы действий в каждой конкретной ситуации.
Классификация осложнений
Для удобства восприятия все осложнения при имплантации можно разделить на несколько групп по разным признакам.
По времени возникновения:
-
Интраоперационные — возникают непосредственно во время операции.
-
Ранние послеоперационные — развиваются в первые дни и недели после установки имплантата.
-
Поздние — проявляются через месяцы и годы после протезирования.
По локализации:
-
Местные — затрагивают только область имплантации.
-
Общие — связаны с реакцией всего организма.
По характеру:
-
Хирургические — связанные с оперативным вмешательством.
-
Ортопедические — связанные с протезированием.
-
Биологические — связанные с реакцией тканей.
Теперь разберем каждую группу подробно.
Интраоперационные осложнения
Эти осложнения возникают непосредственно в ходе операции по установке имплантата.
Кровотечение
Небольшое кровотечение — нормальное явление во время любой хирургической операции. Однако иногда оно может быть чрезмерным.
Причины: повреждение крупного кровеносного сосуда, нарушения свертываемости крови, прием антикоагулянтов, гипертонический криз.
Действия хирурга: остановка кровотечения местными гемостатическими средствами, прижатие, наложение швов. При подозрении на повреждение крупного сосуда — возможно прекращение операции и направление к профильному специалисту.
Профилактика: тщательное изучение томограммы перед операцией, отмена антикоагулянтов (под контролем врача), контроль давления.
Перфорация дна гайморовой пазухи
Осложнение, характерное для имплантации на верхней челюсти в боковых отделах.
Причины: недостаточный объем кости, неправильный расчет длины имплантата, анатомические особенности (низкое расположение пазухи).
Действия хирурга: при небольшой перфорации возможно продолжение операции с использованием специальных техник (закрытый синус-лифтинг). При значительном повреждении операцию прекращают, назначают антибиотики и сосудосуживающие препараты. Имплантацию откладывают на 3-6 месяцев после заживления.
Профилактика: обязательная томография, точное планирование, использование хирургических шаблонов.
Повреждение нижнелуночкового нерва
Грозное осложнение при имплантации на нижней челюсти в области моляров и премоляров.
Причины: недостаточный объем кости над каналом нерва, неправильный выбор длины имплантата, смещение инструмента.
Симптомы: онемение губы, подбородка, десны на стороне операции. Может быть временным или постоянным.
Действия хирурга: при подозрении на повреждение — немедленное прекращение вкручивания, удаление имплантата, назначение противовоспалительной и нейротропной терапии.
Профилактика: точное определение положения нерва на томограмме, оставление защитной зоны не менее 2 мм, использование хирургических шаблонов.
Перелом стенки альвеолярного отростка
Возникает при установке имплантата в узкий гребень.
Причины: недостаточная ширина кости, чрезмерное усилие при вкручивании, ошибочный выбор диаметра имплантата.
Действия хирурга: оценка стабильности отломков. Если имплантат стабилен, дефект закрывают костным материалом. При нестабильности имплантат удаляют, проводят костную пластику и откладывают повторную имплантацию.
Профилактика: предоперационная оценка ширины гребня, при необходимости — предварительная костная пластика.
Ранние послеоперационные осложнения
Боль и отек
Умеренная боль и отек в первые 2-3 дня после операции — нормальная реакция. Патологией считается нарастание симптомов или их сохранение более 5-7 дней.
Причины: индивидуальная реакция, травматичность операции, инфицирование.
Действия: назначение обезболивающих, холода, при подозрении на инфекцию — антибиотиков.
Кровотечение в послеоперационном периоде
Может возникнуть через несколько часов или дней после операции.
Причины: отхождение тромба, повреждение сосудов при гигиене, нарушение режима (горячая пища, физические нагрузки).
Действия: местное давление, гемостатическая губка, при неэффективности — врачебная помощь.
Расхождение швов
Причины: чрезмерное натяжение тканей, травма области операции, инфекция, нарушение режима.
Действия: обработка раны антисептиком, повторное наложение швов при возможности, наблюдение.
Гематома
Скопление крови в мягких тканях.
Причины: повреждение сосуда, нарушение свертываемости.
Действия: холод в первые часы, затем тепло и рассасывающие мази. При нагноении — вскрытие и дренирование.
Инфекция области операции
Самое серьезное из ранних осложнений.
Причины: нарушение стерильности, наличие очагов инфекции в полости рта, снижение иммунитета, курение.
Симптомы: усиление боли, отек, покраснение, гнойное отделяемое, повышение температуры.
Действия: назначение антибиотиков, противовоспалительная терапия, при образовании гнойника — вскрытие и дренирование. В тяжелых случаях — удаление имплантата.
Поздние осложнения
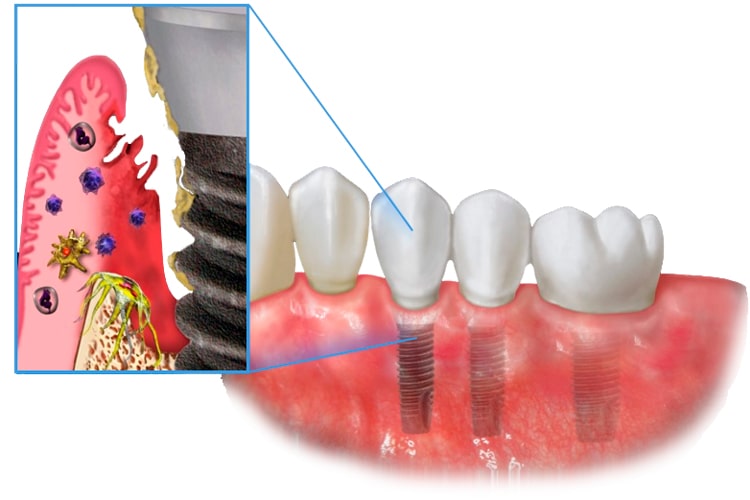
Периимплантит
Воспаление тканей вокруг имплантата с потерей костной ткани. Самое частое и коварное позднее осложнение.
Причины: плохая гигиена, курение, перегрузка имплантата, некомпенсированный диабет, пародонтит в анамнезе, особенности конструкции протеза.
Симптомы: кровоточивость при чистке, покраснение десны, запах изо рта, появление карманов, подвижность имплантата (на поздних стадиях).
Стадии периимплантита:
-
Мукомит — воспаление только мягких тканей, кость не затронута.
-
Начальный периимплантит — потеря кости до 25%.
-
Средний — потеря 25-50% кости.
-
Тяжелый — потеря более 50% кости, подвижность.
Действия:
На стадии мукозита:
-
профессиональная гигиена;
-
антисептические обработки;
-
коррекция гигиены пациента.
При периимплантите:
-
снятие протеза;
-
механическая чистка поверхности имплантата;
-
антибактериальная терапия;
-
при значительной потере кости — костная пластика;
-
при неэффективности — удаление имплантата.
Профилактика: регулярные осмотры, профессиональная гигиена, тщательный домашний уход, отказ от курения.
Отторжение имплантата (раннее и позднее)
Полная потеря остеоинтеграции.
Причины раннего отторжения:
-
недостаточная первичная стабильность;
-
перегрев кости при сверлении;
-
инфицирование;
-
нарушение режима нагрузки;
-
курение;
-
системные заболевания.
Причины позднего отторжения:
-
хроническая перегрузка;
-
прогрессирующий периимплантит;
-
некомпенсированные общие заболевания;
-
бруксизм.
Действия: имплантат удаляют, проводят санацию, при необходимости костную пластику. Повторную имплантацию планируют через 3-6 месяцев.
Перелом имплантата
Редкое, но возможное осложнение.
Причины: перегрузка, дефекты материала, бруксизм, ошибки протезирования.
Действия: удаление оставшейся части, анализ причин, повторная имплантация после заживления.
Осложнения, связанные с протезированием
Расцементировка коронки
Причины: нарушение окклюзии, недостаточная ретенция, нарушение технологии фиксации.
Действия: повторная фиксация после устранения причины.
Скол керамики
Причины: перегрузка, бруксизм, дефекты материала, травма.
Действия: полировка, реставрация или замена коронки.
Нарушение окклюзии
Причины: ошибки при протезировании, смещение имплантата, изменения в зубочелюстной системе.
Действия: коррекция окклюзии, при необходимости — замена протеза.
Факторы риска, повышающие вероятность осложнений
Некоторые факторы значительно увеличивают риск развития осложнений при имплантации:
-
Курение. Никотин нарушает кровоснабжение тканей, ухудшает заживление, повышает риск периимплантита в 2-3 раза.
-
Некомпенсированный диабет. Высокий уровень сахара нарушает регенерацию и защитные механизмы.
-
Плохая гигиена полости рта. Налет и зубной камень — основная причина воспалительных осложнений.
-
Бруксизм. Чрезмерная нагрузка может привести к переломам и отторжению.
-
Остеопороз и прием бисфосфонатов. Снижают качество кости и способность к остеоинтеграции.
-
Иммунодефицитные состояния.
-
Нелеченые зубы и воспаление десен.
-
Несоблюдение рекомендаций врача.
Алгоритм действий при подозрении на осложнение
Если пациент заметил что-то необычное (боль, отек, кровоточивость, подвижность), алгоритм действий должен быть следующим:
-
Не паниковать и не заниматься самолечением. Многие проблемы на ранних стадиях решаются достаточно просто.
-
Немедленно связаться с лечащим врачом. Опытный специалист по телефону может оценить ситуацию и сказать, требуется ли срочный визит.
-
Прийти на осмотр. Врач проведет диагностику, при необходимости сделает снимок и определит причину проблемы.
-
Следовать назначениям. Лечение может включать медикаментозную терапию, профессиональную гигиену, хирургические манипуляции.
-
При отсутствии эффекта или ухудшении — повторное обращение.
Профилактика осложнений: что зависит от пациента
Значительная часть осложнений связана с факторами, которые контролирует сам пациент:
-
Тщательная гигиена. Чистка зубов дважды в день, использование ирригатора, ершиков, нитей.
-
Регулярные профессиональные осмотры. Минимум раз в полгода.
-
Отказ от курения. Идеально — полностью, минимально — на период заживления.
-
Контроль общих заболеваний. Поддержание компенсации диабета, давления и т.д.
-
Бережное отношение к имплантатам. Избегать чрезмерных нагрузок, не грызть твердые предметы.
-
Своевременное обращение к врачу. При первых признаках проблем.
Заключение
Осложнения при имплантации встречаются нечасто, но знать о них нужно. Современная диагностика, грамотное планирование и качественное исполнение сводят риски к минимуму. А осведомленность пациента и соблюдение рекомендаций врача помогают сохранить результат на долгие годы.
Важно понимать: большинство осложнений успешно лечатся, особенно если они выявлены на ранней стадии. Даже потеря имплантата — не катастрофа. После заживления и устранения причин можно провести повторную имплантацию, и она будет успешной.
Главное — не игнорировать сигналы организма, не заниматься самодиагностикой и доверять своему врачу. Имплантация сегодня — это надежно, безопасно и предсказуемо, если подходить к ней с умом.